L'Anatomie de l'Implantation Dentaire : Facteurs Cliniques Déterminant le Processus de Restauration
Comprendre comment chaque étape du parcours implantaire influence la stabilité et la longévité aide à structurer des décisions cliniques cohérentes. De la capture des données anatomiques à la sélection des matériaux prothétiques, ce guide pratique met en lumière les leviers techniques qui façonnent l’intégration osseuse, la précision du positionnement et le résultat restaurateur final.
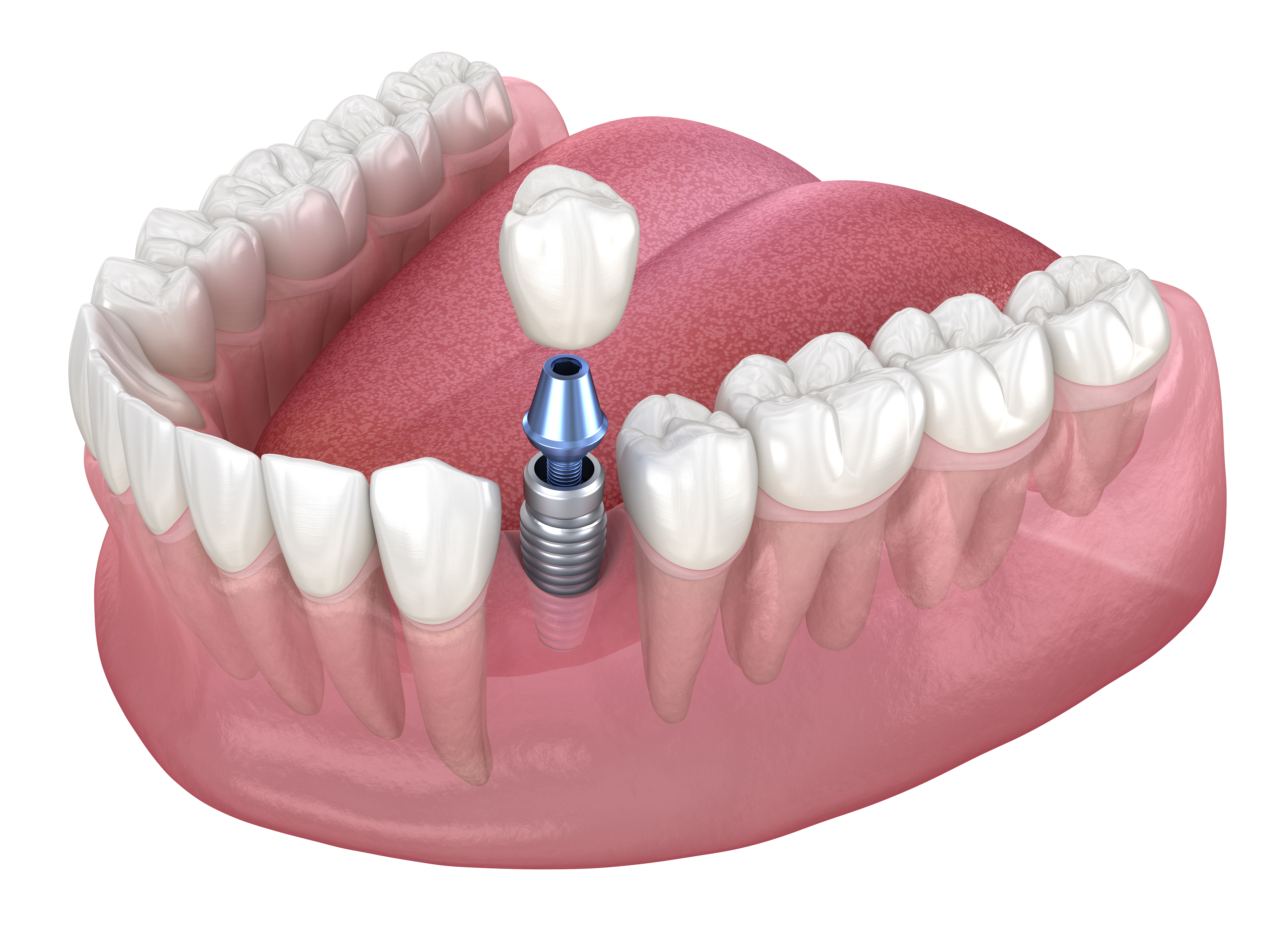
La réussite d’une restauration implantaire s’appuie sur un enchaînement méthodique de décisions cliniques. L’architecture osseuse, la qualité des tissus et la précision du positionnement déterminent le cadre procédural global. En intégrant une cartographie anatomique rigoureuse, une compréhension des phases d’intégration biologique et des matériaux prothétiques adaptés, la transition des couronnes visibles vers les structures racinaires fondamentales gagne en cohérence, avec un soutien mécanique et biologique aligné sur les objectifs fonctionnels et esthétiques.
De la couronne aux structures racinaires
Passer de l’élément prothétique visible à une ancre sous-crestale performante implique l’évaluation des mesures cliniques initiales pour le support structurel. Cela inclut l’épaisseur de la corticale, le volume trabéculaire et la hauteur prothétique disponible, afin d’anticiper la charge occlusale et la gestion des tissus. La compréhension de l’influence de la complexité de la planification chirurgicale sur le cadre procédural global oriente la séquence opératoire, tandis que la standardisation des mesures diagnostiques dans l’implantologie moderne favorise la reproductibilité et la cohérence interopérateur.
Ostéointégration et densité osseuse
Le rôle de l’ostéointégration du titane dans la stabilité à long terme reste central. La microtopographie de surface et l’état de la densité cortico-trabéculaire conditionnent la stabilité primaire, puis la stabilité secondaire via le remodelage. L’évaluation des exigences de densité de la mâchoire pour une intégration réussie guide le pas de forage et le protocole de vissage. Les phases d’intégration biologique requises avant la mise en charge de l’implant structurent le calendrier clinique, tandis que le suivi de l’endurance à long terme des différentes classes d’implants documente la performance sous fatigue occlusale et la maintenance tissulaire.
Planification et cartographie anatomique
La cartographie anatomique requise pour un positionnement précis repose sur l’utilisation du scanner 3D CBCT pour une modélisation anatomique complète. La cartographie de la proximité nerveuse et des structures vasculaires pendant la phase de diagnostic permet de définir des couloirs sécurisés, de préserver les émergences et d’anticiper l’axe prothétique. La fabrication de guides chirurgicaux pour garantir un positionnement exact traduit le plan virtuel en trajectoires de forage stables. Dans le même esprit, la transition des empreintes traditionnelles vers le scanner intraoral numérique améliore la capture des limites tissulaires et l’alignement prothétique. Au total, comment les diagnostics approfondis créent un parcours clinique prévisible résulte de la qualité des données, de leur interprétation et de leur transfert opératoire fidèle.
Greffes et soulèvement de sinus
Lorsque le volume osseux est insuffisant, la mécanique de la greffe osseuse pour le renforcement structurel apporte un support tridimensionnel, avec des choix de matériaux calibrés selon le site et la cinétique de remodelage. En secteur postérieur maxillaire, comment les procédures de soulèvement de sinus modifient le calendrier de base du processus dépend de la hauteur résiduelle et de la fenêtre latérale ou crestale. L’évaluation des exigences de densité de la mâchoire se combine ici à la compréhension de la nécessité de protocoles chirurgicaux auxiliaires face aux déficits anatomiques, ajustant le nombre d’étapes et les délais de consolidation. Les variations de calendrier basées sur les capacités d’intégration spécifiques au patient procèdent d’un équilibre entre stabilité mécanique, cicatrisation tissulaire et objectifs prothétiques.
Matériaux prothétiques et fabrication
La différenciation entre les matériaux de piliers en titane et en zircone s’appuie sur des critères mécaniques, tissulaires et esthétiques. L’évaluation des normes de biocompatibilité des composants prothétiques concerne les interfaces transmucosales et la résistance à la corrosion, tandis que la compréhension de la résistance à l’usure des matériaux de couronne finale impacte la longévité occlusale. L’impact de la fabrication personnalisée en laboratoire sur le résultat restaurateur final est notable: conception CAD, frittage ou usinage, finition et glaçage influencent les points de contact, l’émergence et la texture de surface. En amont, la transition des empreintes traditionnelles vers le scanner intraoral numérique améliore la passivité et la cohérence de l’occlusion, contribuant à un parcours clinique plus prévisible.
Composants de reconstruction implantaire
Le tableau suivant résume des éléments clés de la reconstruction implantaire en reliant chaque phase clinique à sa fonction procédurale et à un indicateur de valeur descriptif des paliers matériaux et procéduraux.
| Phase Clinique | Fonction Procédurale | Indicateur de Valeur |
|---|---|---|
| Diagnostic initial | CBCT 3D et empreinte numérique | catégorie imagerie haute définition et documentation standardisée |
| Planification guidée | cartographie nerveuse et guides chirurgicaux | niveau protocole guidé et précision reproductible |
| Chirurgie implantaire | forage séquentiel et insertion de l’implant | palier mécanique contrôlée et stabilité primaire ciblée |
| Procédures complémentaires | greffe osseuse et élévation sinusienne | renforcement structurel gradué et extension du calendrier clinique |
| Cicatrisation | ostéointégration et consolidation tissulaire | maturation biologique progressive et fenêtre de mise en charge modulée |
| Phase prothétique | pilier titane et pilier zircone | sélection matériau différenciée et esthétique fonctionnelle |
| Restauration finale | couronne céramique et ajustage occlusal | résistance à l’usure maîtrisée et finition personnalisée |
En pratique, comment les protocoles cliniques s’adaptent aux exigences anatomiques individuelles repose sur la lecture conjointe de la densité osseuse, de la morphologie des tissus mous et des objectifs prothétiques. La cartographie préalable, les guides de transfert et les choix de matériaux harmonisent l’axe implantaire, la stabilité biologique et la charge fonctionnelle. En reliant diagnostic, mécanique osseuse et qualité des composants, la restauration vise une intégration durable et une fonction occlusale cohérente avec les paramètres anatomiques observés.