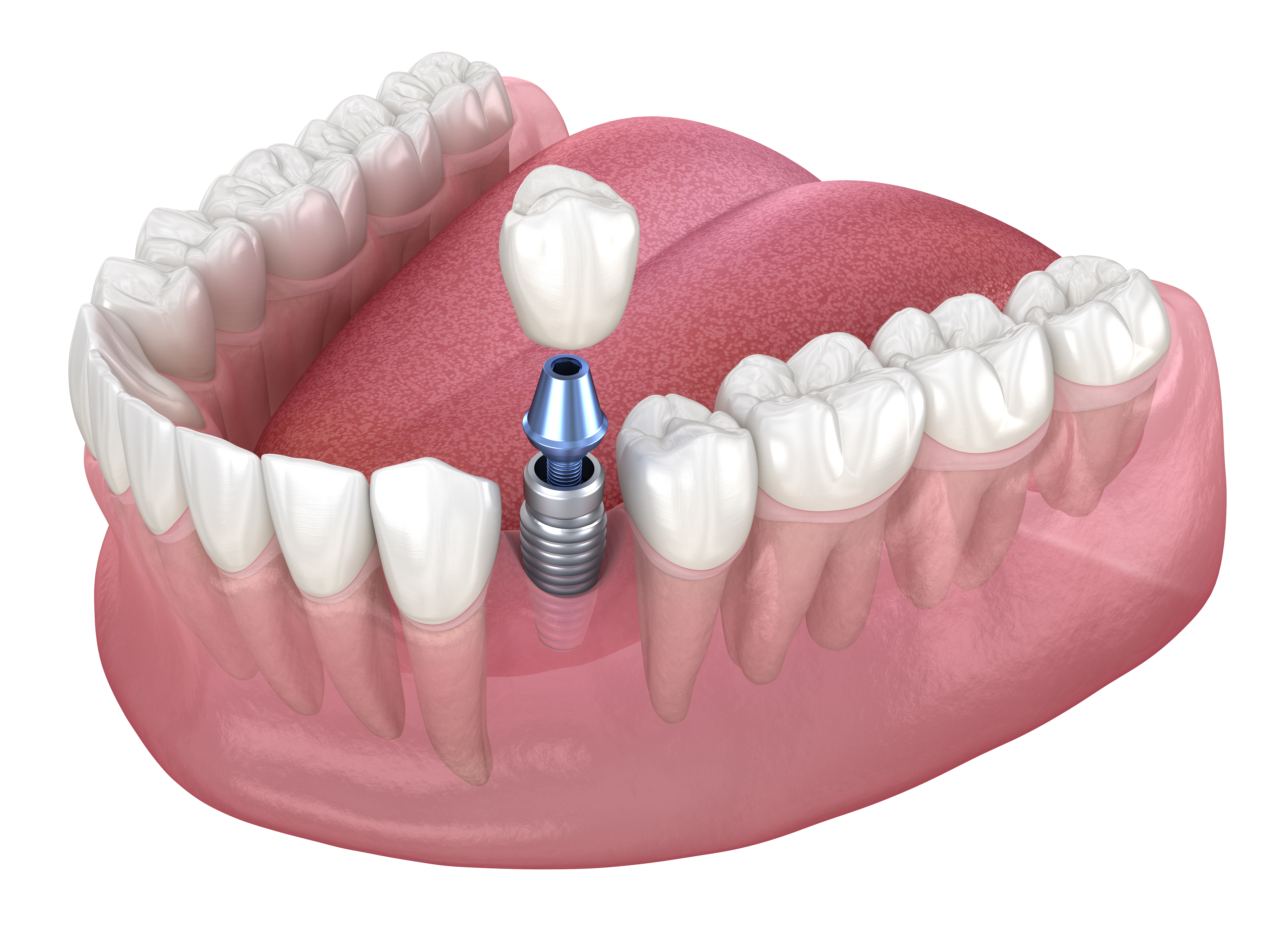
Qué factores determinan la estructura y el proceso del tratamiento con implantes dentales
El éxito de una rehabilitación oral con soporte implantario no depende solo de la pieza visible. La estructura del tratamiento se define por el diagnóstico, la anatomía del paciente, la técnica quirúrgica y la forma de planificar cada fase. Entender estos factores ayuda a anticipar tiempos, ajustes y cuidados a largo plazo.
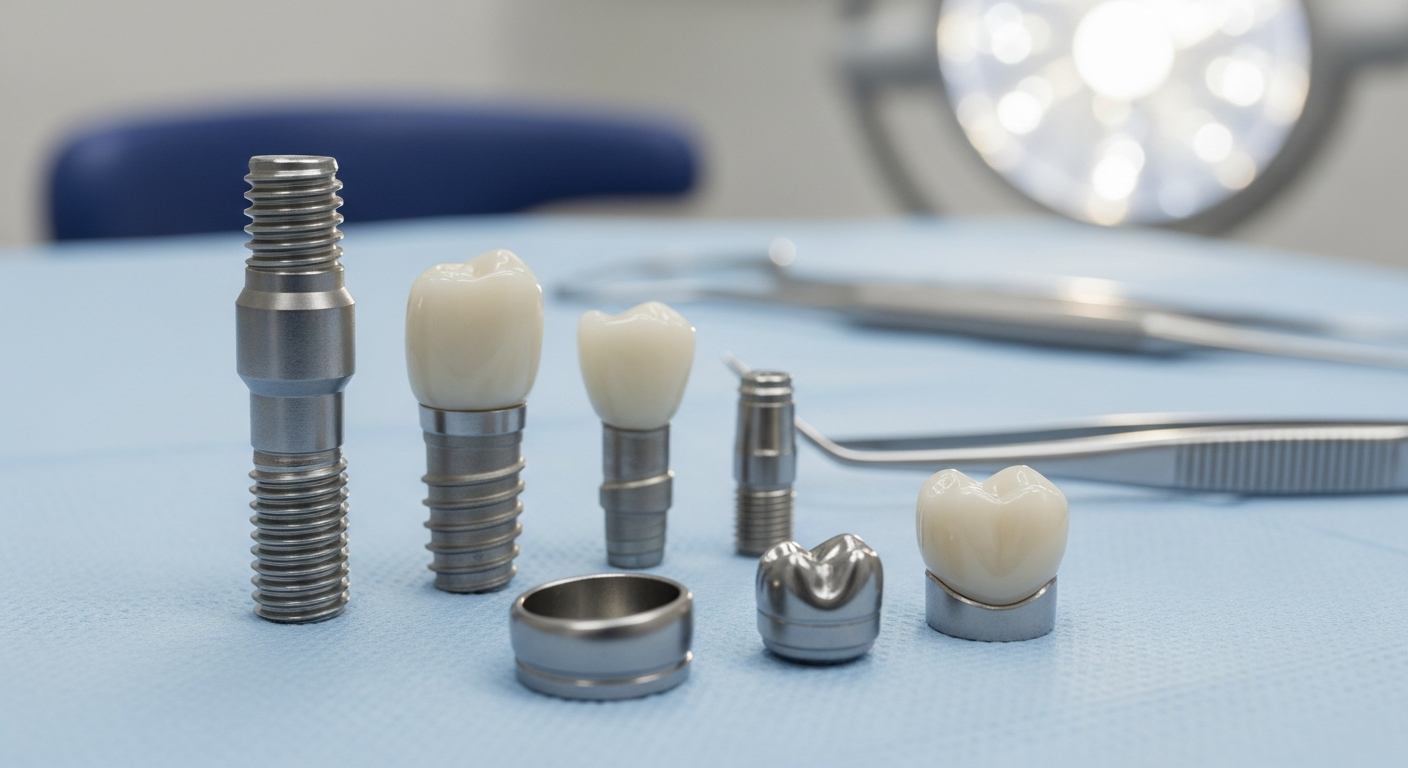
El proceso no se limita a “colocar una pieza”: integra diagnóstico, cirugía, biología de cicatrización y una fase protésica diseñada para repartir fuerzas durante años. Por eso, el coste total de la restauración dental suele venir determinado por factores estructurales que van más allá de la corona visible, y cada paso clínico influye en la experiencia del paciente a largo plazo. Este artículo es solo para fines informativos y no debe considerarse consejo médico. Consulte a un profesional sanitario cualificado para recibir orientación y tratamiento personalizados.
Consultas iniciales y diagnóstico detallado
Las consultas iniciales suelen combinar exploración clínica, historia médica y evaluación periodontal para valorar la salud oral general. El escaneo 3D (CBCT) y la imagen digital permiten crear un modelo de tratamiento preciso que muestra volumen óseo, trayectorias anatómicas relevantes y el espacio protésico disponible. Estos diagnósticos precisos minimizan riesgos quirúrgicos durante la fase operativa, porque ayudan a planificar el posicionamiento exacto de los elementos dentales y a prever limitaciones (por ejemplo, proximidad a nervios o seno maxilar).
Anatomía, densidad ósea y planes individuales
Los planes de tratamiento individuales se adaptan a la anatomía específica y a la densidad ósea del paciente. La calidad del tejido óseo dicta la selección de protocolos quirúrgicos: desde la longitud/diámetro del implante hasta la necesidad de técnicas complementarias. Cuando el volumen óseo es insuficiente, procedimientos como el aumento óseo o la elevación del seno pueden modificar el plazo de integración porque añaden una fase biológica adicional antes o después de la colocación. En términos prácticos, la estructuración precisa del tratamiento proporciona una base para la estabilidad a largo plazo, porque evita colocar implantes en posiciones que comprometan higiene, biomecánica o estética.
Metodología y complejidad de los pasos clínicos
La elección de la metodología define la complejidad de los procedimientos quirúrgicos posteriores y el tipo de prótesis final. La planificación precisa de los pasos garantiza la previsibilidad del resultado: se decide si habrá colocación inmediata o diferida, si la carga (colocar dientes fijos provisionales) será temprana o tras la osteointegración, y qué preparación clínica del sitio es necesaria para la durabilidad estructural. En todos los enfoques, el objetivo es que el implante quede en un eje y profundidad que permitan una prótesis estable, higienizable y resistente a fuerzas de masticación.
| Solución | Periodo de recuperación (orientativo) | Requisitos de densidad ósea | Complejidad operativa | Durabilidad (enfoque general) |
|---|---|---|---|---|
| Implante unitario | Moderado; depende de la integración y tejidos | Variable; requiere estabilidad primaria adecuada | Media | Alta si hay buena higiene y control de cargas |
| Arcada completa (p. ej., soporte de 4–6 implantes) | Puede acortarse si hay carga inmediata seleccionada | Suele exigir planificación biomecánica rigurosa | Alta | Alta; depende del diseño protésico y mantenimiento |
| Implantes basales (anclaje en hueso cortical) | Protocolos variables según indicación | Orientados a situaciones con hueso alveolar limitado | Alta y muy dependiente de la técnica | Variable; requiere selección estricta de casos |
Curación biológica, seguimiento y programación de citas
Los plazos de recuperación dependen de características biológicas individuales y de hábitos de salud diarios (tabaco, higiene, control de diabetes, bruxismo). La programación estratégica de las citas optimiza el proceso de curación biológica: se planifican controles para evaluar encía, estabilidad, oclusión y adaptación de provisionales, reduciendo sobrecargas tempranas. Los niveles de comodidad personal y la salud general influyen en la frecuencia de las visitas de seguimiento necesarias, y la calidad del proceso de curación suele determinar el número final de visitas clínicas para ajustes protésicos. Un cuidado sistemático posterior al procedimiento ayuda a la adaptación de los tejidos circundantes y a detectar signos tempranos de inflamación periimplantaria.
Coste total y qué incluye realmente
En la práctica, el coste total no se reduce a la “corona”: suele sumar diagnóstico por imagen, planificación digital, cirugía, componentes protésicos (pilar, tornillos), laboratorio, provisionales, y revisiones. Además, factores estructurales como injertos, elevación del seno, necesidad de sedación, número de implantes y complejidad protésica (unitario vs arcada completa) pueden cambiar la inversión final. Por eso conviene pedir un desglose por fases y materiales, y entender qué está incluido (controles, mantenimiento, garantía de laboratorio), porque cada paso clínico del proceso influye en el resultado funcional a largo plazo.
| Product/Service | Provider | Cost Estimation |
|---|---|---|
| Sistema de implantes (gama premium) | Straumann | Estimación orientativa al paciente: varía ampliamente según país y clínica; frecuente ver rangos globales de 1.500–6.000 USD por diente restaurado (implante + corona) |
| Sistema de implantes (gama premium) | Nobel Biocare | Estimación orientativa al paciente: similar variabilidad; en rehabilitación de arcada completa pueden observarse rangos globales de 15.000–35.000 USD por arcada en entornos privados |
| Sistema de implantes (líneas variadas) | Dentsply Sirona (incl. Astra Tech) | Estimación orientativa al paciente: depende de diagnóstico, cirugía e implantología guiada; el total puede aumentar con injertos y provisionales |
| Sistema de implantes (líneas variadas) | Zimmer Biomet | Estimación orientativa al paciente: la diferencia suele venir más del plan quirúrgico/protésico y del mercado local que de la marca en sí |
| Sistema de implantes (líneas variadas) | BioHorizons | Estimación orientativa al paciente: rangos comparables en el mercado; el desglose por componentes y laboratorio es clave |
Precios, tarifas o estimaciones de costes mencionados en este artículo se basan en la información más reciente disponible, pero pueden cambiar con el tiempo. Se recomienda realizar una investigación independiente antes de tomar decisiones financieras.
Materiales, estabilidad a largo plazo y vida diaria
La estabilidad a largo plazo y el confort diario dependen de una cadena de decisiones: posicionamiento, control de cargas, higiene accesible y selección de materiales. Materiales biocompatibles habituales incluyen titanio (implante) y opciones protésicas como zirconia o cerámicas, elegidas según fuerzas, estética y espacio disponible. Aunque los materiales de alta calidad pueden reducir la necesidad de ajustes, la durabilidad real también está ligada al mantenimiento: revisiones periódicas, control de placa y tratamiento del bruxismo si existe. El objetivo final es una restauración funcional completa que permita masticar con confianza y sostener la salud de los tejidos a lo largo del tiempo.
En conjunto, la estructura y el proceso del tratamiento se determinan por diagnóstico, anatomía y densidad ósea, metodología quirúrgica, tiempos biológicos y diseño protésico. Cuando cada fase está planificada con precisión, se mejora la previsibilidad del resultado y se favorece una solución estable, mantenible y coherente con la vida diaria del paciente.